
1. はじめに:なぜ膝OAの「動き」に着目するのか
変形性膝関節症(以下、膝OA)は、多くの患者さんの日常生活動作(ADL)を著しく制限する深刻な疾患です。私たち医療従事者は、レントゲン画像上のKellgren-Lawrence(KL)分類といった静的な評価指標に馴染みがありますが、患者さんが本当に苦しんでいるのは、その静的な「変形のグレード」そのものではありません。歩く、座る、しゃがむといった日常の「動き」の中で生じる痛みや不安定さこそが、彼らの生活の質を損なう根本原因なのです。
つまり、レントゲン写真には写らない「機能的な問題」が存在します。関節がどのように動いているのか、その**異常な運動(キネマティクス)**こそが、症状を引き起こし、疾患を進行させる鍵を握っている可能性があります。
本記事で紹介する論文(Ikuta et al., Aging Clinical and Experimental Research)は、まさにこの「動き」に着目した画期的な研究です。最新の3次元動作解析技術を用い、静的なKLグレードだけでは捉えきれない膝OAの動的な病態を解明しました。
この記事の目的は、同論文の重要な発見を分かりやすく解説し、レントゲン写真の裏に隠された「運動機能障害」を“見る”ためのガイドを提供することです。そして、その知見を日々の臨床現場でどのように活かせるのか、具体的なヒントを提示します。まずは、この研究がなぜ重要なのか、その背景から詳しく見ていきましょう。
2. 研究の背景:これまでの課題と本研究の重要性
膝OAの進行メカニズムを深く理解するためには、静的なアライメントだけでなく、動作中の関節運動(キネマティクス)の変化を詳細に捉えることが不可欠です。異常な運動パターンは関節へのストレスを増大させ、さらなる軟骨の摩耗や変形を助長する悪循環を生むと考えられているからです。
しかし、従来のモーションキャプチャーシステムなどを用いた歩行分析には、皮膚表面に貼付したマーカーの動きによる誤差(スキンモーションアーチファクト)や、膝の複雑な回旋運動を正確に捉えることの難しさといった限界がありました。本研究では、CT画像から作成した骨モデルと透視画像(レントゲン動画)を組み合わせる3D-to-2D registration techniqueという高精度な手法を採用しており、これまで困難だった詳細なキネマティクス分析を可能にしています。
また、特にアジア圏では、床に座る、正座をする、和式トイレを使用するなど、深くしゃがみ込む生活習慣が膝OAの高い有病率と関連している可能性が指摘されてきました。それにもかかわらず、これまでの研究の多くは、重度の膝OA患者と健常者の比較に留まっており、OAが軽度から中等度、重度へと進行する各段階で、しゃがみ込み動作のキネマティクスがどのように変化していくのかは十分に解明されていませんでした。
本研究は、このリサーチギャップを埋めるべく、膝OAの進行ステージごとに被験者を分類し、非荷重位(椅子に座った状態)と荷重位(しゃがみ込み)での膝の動きを精密に分析することで、疾患進行の力学的なメカニズムを解明することを目指した重要な研究なのです。

3. 研究の概要:誰を、どのように調査したか
本研究がどのようなデザインで行われたかを理解することは、その結果を正しく解釈する上で非常に重要です。研究の概要を以下にまとめます。
- 目的: 膝OAの進行ステージと異常な膝キネマティクスとの関係を明らかにし、疾患進行の予防戦略を特定すること。
- 対象: Kellgren-Lawrence(KL)分類というレントゲン写真に基づく重症度分類で、グレード0(健常)からグレード4(最重度)までに分類された合計99名、112膝。
- 方法: CT画像から作成した個々の被験者の大腿骨と脛骨の3D骨モデルを、動作中のX線透視画像に重ね合わせることで、骨の精密な動きを解析する3D-to-2D registration techniqueを用いた。
- 評価動作: 椅子に座った状態での膝の伸展・屈曲運動(非荷重位)と、両足を肩幅の1.5倍に開いたワイドスタンスでのしゃがみ込み(スクワット)動作(荷重位)を評価した。
被験者の特徴を以下の表に示します。KLグレードが進行するにつれて、年齢やBMIが高くなる傾向が見られます。

この研究デザインを通じて、研究チームは膝OAの進行に伴う3つの特徴的な運動学的変化を明らかにしました。次章から、その発見を一つずつ詳しく見ていきましょう。
4. 主要な発見①:「脛骨の外旋(ねじれ)」の増大
本研究が明らかにした最も顕著な運動パターンの変化の一つが、脛骨の「ねじれ」、すなわち外旋角度の増大です。
“As the stage of knee OA progresses, there was a tendency toward increasing tibial external rotation” (訳:膝OAのステージが進行するにつれて、脛骨の外旋が増加する傾向があった)
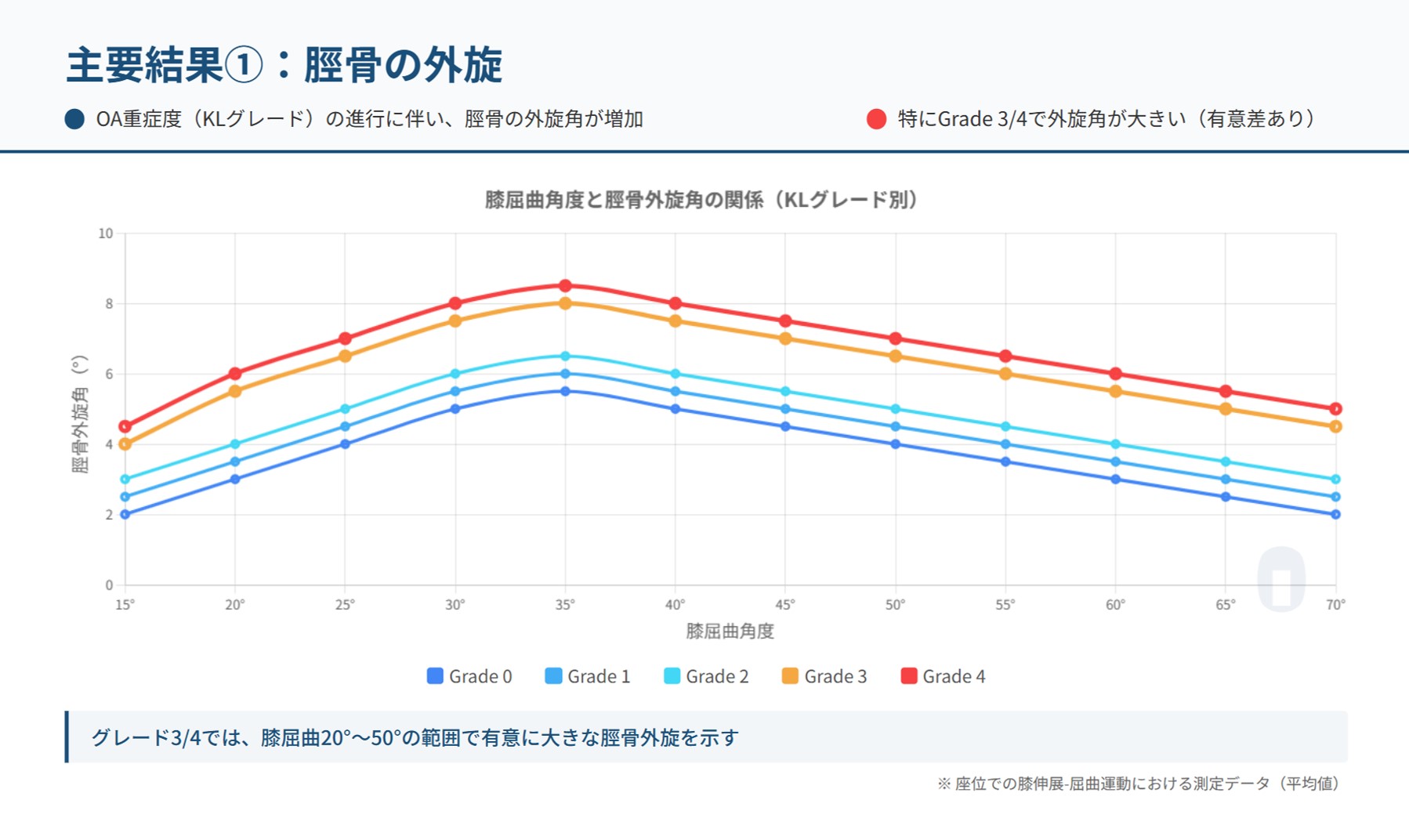
論文が結論で述べているように、OAのステージが進行するほど、膝の曲げ伸ばしに伴う脛骨の外旋角度が増加する傾向が認められました。この傾向は特に椅子座位での運動で明瞭であり、KLグレード3および4の重度OA群において、グレード0および1の軽度群と比較して有意に大きいものでした。スクワット動作においても同様の傾向が見られ、重症度が高いグレードと低いグレードの間で有意な差が認められました。
健常な膝では、最終伸展域で脛骨が自然に外旋し、関節を安定化させる「スクリューホームムーブメント」という生理的な機構が働きます。しかし、OAが進行した膝では、この動きが病的に過剰になっている可能性が示唆されます。論文の考察では、その原因として以下の2点が挙げられています。
- 筋活動の変化: 膝OA患者では、大腿骨を外側に引っ張る作用を持つ**大腿二頭筋(外側ハムストリングス)**の活動が過剰になる傾向が報告されています。
- 軟部組織の硬さ: 膝の外側にある腸脛靭帯が硬くなる(拘縮する)と、脛骨が外旋方向に引っ張られる可能性があります。
生理的な安定化機構が、病的な「ねじれ」へと変化し、関節内で異常なストレスを生んでいる。この発見は、膝OA患者に対する運動療法を考える上で、極めて重要な視点を提供します。
5. 主要な発見②:「脛骨の後方移動(ずれ)」の増大
次に注目すべき発見は、膝関節の前後方向の安定性に関わる「脛骨の後方移動」です。これもまた、膝OAの進行と密接に関連していることが明らかになりました。
“…tendency towards increasing posterior translation… of the tibia” (訳:脛骨の後方への移動が増加する傾向があった)
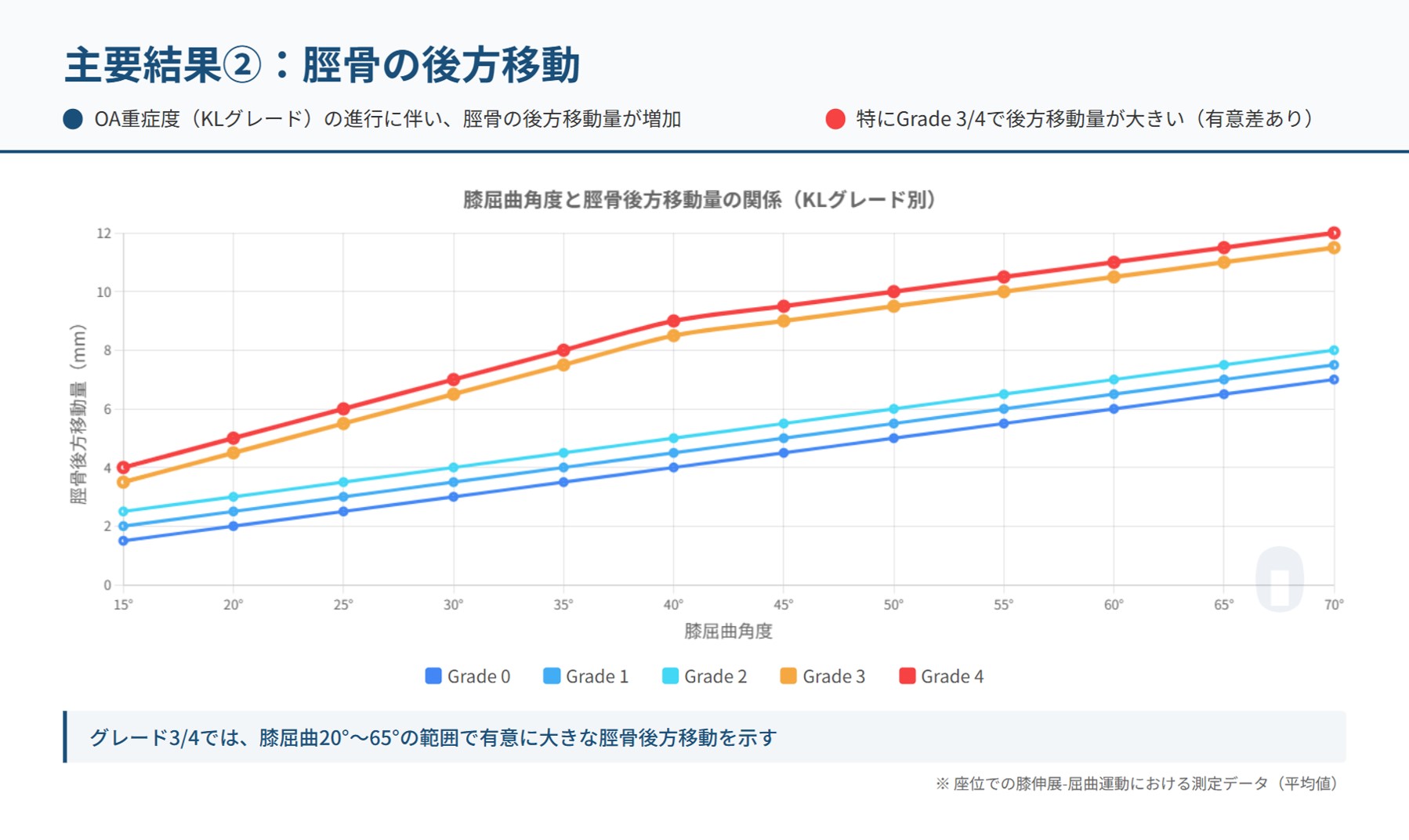
研究結果は、OAが進行するにつれて、大腿骨に対して脛骨が後方へずれやすくなることを示しました。この後方への「ずれ」は、特にKLグレード3および4の重度OA群で、グレード0から2までの群と比較して有意に大きいものでした。
この後方移動が生じる原因について、論文では以下の3つの要因が考察されています。
- 筋力バランスの不均衡: 膝を伸ばす大腿四頭筋の筋力低下と、それに相対するハムストリングスの過剰な活動が、脛骨を後方へ引き込む力として作用します。
- 関節の剛性と不安定性のパラドックス: 患者は主観的に「こわばり(stiffness)」を感じていても、それは防御的な筋収縮や軟部組織の変化によるものです。力学的には、靭帯の弛緩や神経筋制御の不全により関節は「不安定」であり、結果として脛骨の過剰な移動が生じます。
- 後十字靭帯(PCL)の機能不全: OAの進行に伴い、脛骨の後方移動を制動する後十字靭帯に変性が生じ、その機能が低下する可能性が指摘されています。
この脛骨の後方移動は、特に体重がかかるスクワット動作で顕著に見られました。これは、荷重によって関節の不安定性がより明確になることを示しており、臨床症状を理解する上で非常に重要な知見です。
6. 主要な発見③:「膝の内転角度」の増大(特に荷重時)
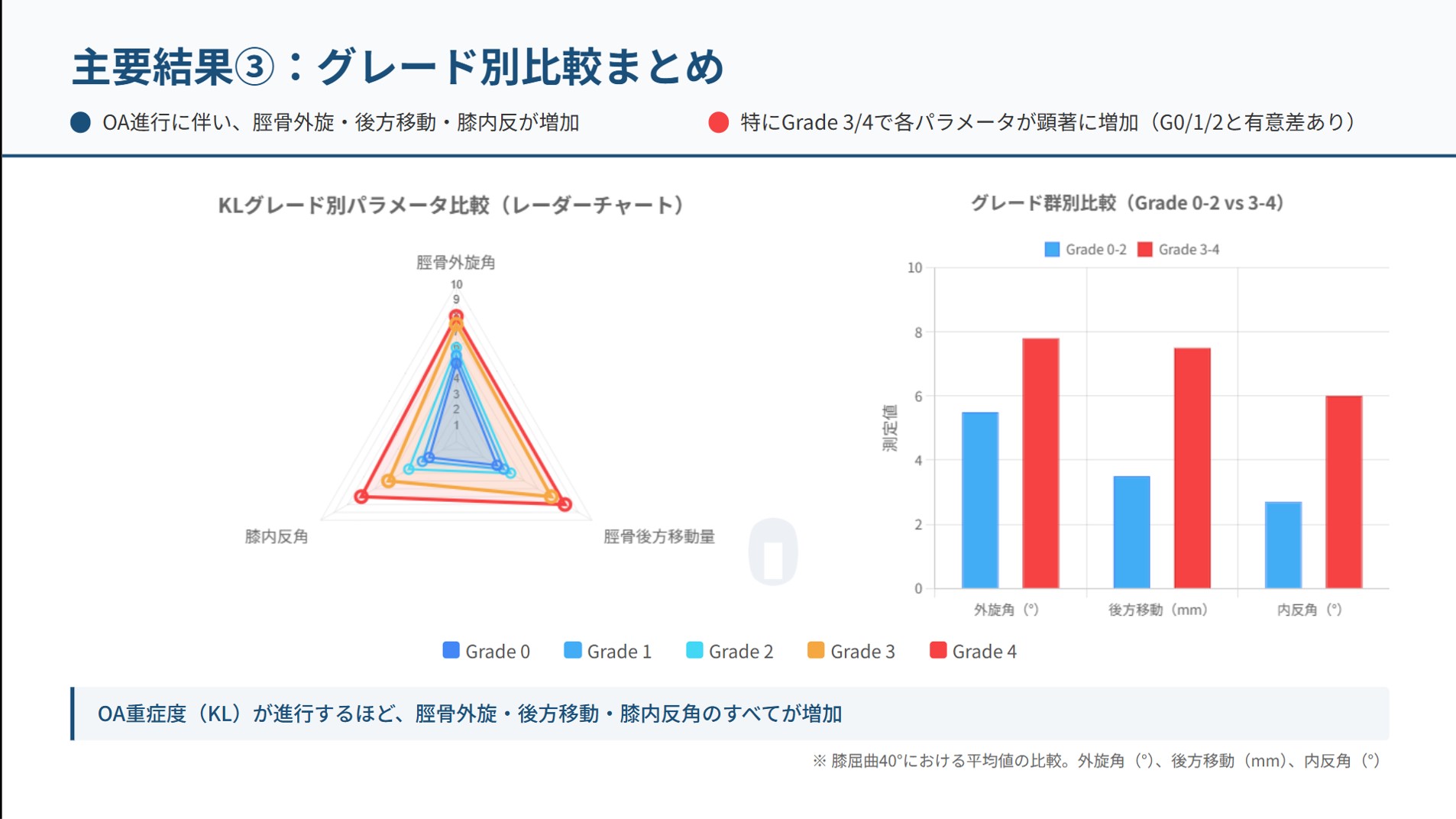
最後に、臨床的にも馴染み深いO脚変形に関連する「膝の内転角度」の変化です。本研究は、特に荷重時におけるアライメント変化について、新たなデータを提供しました。
スクワット動作(荷重時)において、KLグレード3および4の膝の内転角度(いわゆる内反、O脚方向への角度)が、グレード0から2の膝と比較して有意に大きいことが示されました。
特に注目すべきは、この内転角度の顕著な差が、グレード2と3の間で見られた点です。論文ではその理由を、KL分類の定義と関連付けて考察しています。グレード2は「関節裂隙の狭小化の疑い」に留まるのに対し、グレード3では「明確な関節裂隙の狭小化」と定義されます。このデータは、グレード2から3への移行が、代償機構が破綻し、荷重時に膝の構造的安定性が崩壊し始める重大な転換点(ティッピングポイント)であることを示唆しています。
これら3つの発見—「ねじれ」「ずれ」「荷重時のアライメント破綻」—は、それぞれが独立した現象ではありません。これらは相互に関連し、膝OAを進行させる悪循環を形成しています。過剰な脛骨外旋は関節の接触メカニクスを変化させ、大腿四頭筋の機能不全と相まって脛骨の後方移動を助長します。この不安定性が荷重時に内転角度の増大(内反スラスト)として現れ、内側コンパートメントへのストレスをさらに増大させて疾患を進行させるのです。次のセクションでは、この悪循環を断ち切るための臨床的アプローチを考察します。
7. 臨床的意義:明日からのリハビリテーションにどう活かすか
研究結果を知識として知るだけでなく、具体的な臨床実践に繋げてこそ、その価値は最大化されます。本研究が私たち医療従事者に示す最も重要なメッセージは、以下の結論に集約されています。
“Prevention of the progress of the abnormal knee kinematics may prevent the progression of the knee OA” (訳:異常な膝キネマティクスの進行を予防することが、膝OA自体の進行予防に繋がる可能性がある)
これは、単に変形した関節をかばうだけでなく、異常な運動パターンそのものに介入し、修正することが、OAの進行を食い止めるための有効な治療戦略となりうることを力強く示唆しています。これらの異常運動は相互に関連しているため、個別の問題としてではなく、統合的な戦略としてアプローチする必要があります。この視点に基づき、明日からのリハビリテーションで実践可能なアプローチを3つのポイントに分けて提案します。
ポイント1:脛骨の外旋(ねじれ)を制御するアプローチ
- 提案: 論文は「外側ハムストリングスよりも内側ハムストリングスを意識的に収縮させて脛骨を外旋させないことが重要である」と具体的に提言しています。運動指導の際、大腿二頭筋(外側ハムストリングス)の過剰な活動を抑え、内側ハムストリングス(半腱様筋・半膜様筋)を意識的に収縮させるよう促します。
- 根拠: 過剰な外旋は、大腿二頭筋の過活動が一因と考察されています。このアンバランスを是正することで、関節内での異常なストレスを軽減できる可能性があります。
ポイント2:脛骨の後方移動(ずれ)を抑制するアプローチ
- 提案: スクワット指導において、単にしゃがむだけでなく、大腿四頭筋の機能を最大限に引き出すことを意識させます。例えば、膝がつま先より前に出すぎないように注意しつつ、しっかりと大腿四頭筋に力が入るのを感じながら行うよう指導します。単なる筋力強化ではなく、ハムストリングスとの適切な協調性を再学習させることが重要です。
- 根拠: 脛骨の後方移動は、大腿四頭筋の筋力低下とハムストリングスの過活動という筋力バランスの不均衡が一因とされています。
ポイント3:運動パターンの全体的な修正
- 提案: 上記のような特定の筋へのアプローチに加え、運動療法や徒手療法を組み合わせることで、異常な運動パターン全体を修正することが有効である可能性があります。
- 根拠: 論文は**「運動療法や理学療法を用いて、外旋と後方移動を回復させることは可能かもしれない」** (it may be possible to restore external rotation and posterior translation using exercise and physical therapy) と述べており、私たちの専門的介入の可能性を明確に示しています。
8. 結論:膝OAの運動学を理解し、治療戦略を深化させる
本研究は、膝OAを単なる「不可逆的な変性疾患」ではなく、**介入可能な「運動機能障害」**として捉え直すための、極めて重要な科学的根拠を提示しました。
その核心的なメッセージは、膝OAの進行に伴い、**「脛骨の外旋(ねじれ)」と「脛骨の後方移動(ずれ)」**という特徴的な異常運動が生じる、というものです。そして最も重要なのは、これらの異常な運動パターンは、単なる変形の結果として生じるだけでなく、関節への力学的ストレスを増大させ、OAの進行をさらに助長する主要な要因である可能性が高いという点です。
これは、私たち理学療法士にとって、治療戦略の新たなターゲットを意味します。脛骨のねじれやずれは、もはや静観すべき結果ではなく、積極的に介入すべき原因なのです。
日々の臨床において、患者さんのレントゲン画像だけでなく、その「膝の動き」をより深く観察し、本研究で示されたような運動学的視点を取り入れた評価と治療を実践していくこと。それが、膝OAに苦しむ多くの人々の未来を、より良いものに変えるための確かな一歩となるはずです。




コメント