臨床に立つ私たち医療従事者が、日々最も多く向き合う愁訴の一つが「腰痛」です。
中でも、数ヶ月以上続く慢性腰痛の患者さんを前に、その痛みの真の原因(発生源)がどこにあるのか、頭を悩ませた経験は誰しもあるのではないでしょうか。
MRIなどの画像所見は、時として症状のない人にも異常を示し、必ずしも痛みの原因を特定する決定打にはなりません。
しかし、的確な治療アプローチを選択するためには、痛みの発生源をできる限り正確に推測することが不可欠です。
この臨床上の大きな課題に光明を差すのが、2003年にYoungらがThe Spine Journalに発表した画期的な研究「Correlation of clinical examination characteristics with three sources of chronic low back pain」です。
この記事では、この重要論文を深く掘り下げ、診断的注射という客観的な基準を用いて検証された「臨床所見」と「痛みの発生源」の関連性を徹底解説します。
明日からのあなたの臨床推論を、よりシャープにするための具体的なヒントがここにあります。
本研究が取り組んだ根本的な課題は、私たちが日々行う理学所見や問診から得られる情報と、痛みの解剖学的な発生源との間に存在する「ギャップ」です。
このギャップを埋めることの難しさを理解することが、この研究の真価を認識する上で極めて重要になります。
論文の序文では、この問題点が以下のように整理されています。
- 画像診断の限界
MRIやCTなどの高度な画像診断技術は、神経根の圧迫などを明確に示す場合は有用です。
しかし、症状のない健常者においても椎間板の変性などの「異常所見」が高頻度で見られるため、画像所見だけを根拠に痛みの発生源を特定することには限界があります。 - 確立された評価と未解明な領域
一方で、神経根症状や脊柱管狭窄症といった特定の病態については、その診断に有用な臨床検査法が確立されています。 - 残された大きな課題
しかし、慢性腰痛の主要な発生源とされる①椎間板、②椎間関節、③仙腸関節の3つを、
臨床所見のみで見分けることは依然として大きな挑戦であり続けています。
このような診断上の不確実性は、どの治療法を選択すべきかという判断を困難にし、結果として患者さんの回復を遅らせてしまう可能性があります。
この課題に対し、本研究は極めて厳格なデザインを用いることで、信頼性の高い答えを導き出そうと試みました。
ある臨床所見が本当に価値を持つかどうかを判断するには、その研究デザインの質が決定的に重要です。
本研究の特筆すべき点は、痛みの発生源を特定するための基準(ゴールドスタンダード)として
「診断的ブロック(注射)」を用いた点にあります。
これにより、理学療法士の評価が、客観的な基準によってどの程度正確であったかを検証することが可能になりました。
以下に、本研究の基本情報をまとめます。
| 項目 | 内容 |
| 研究デザイン | 前向き、基準関連の同時的妥当性研究 |
| 対象者 | 診断的注射のために紹介された慢性腰痛患者81名(平均年齢40.8歳) |
| 評価方法 | 理学療法士(マッケンジー法認定資格者)による臨床評価(マッケンジー法、仙腸関節疼痛誘発テストなど)。 評価者は画像所見等を知らされていない(ブラインド化)。 |
| 基準 (ゴールドスタンダード) |
放射線科医による診断的注射。 (椎間板造影、椎間関節ブロック、仙腸関節ブロック)放射線科医は臨床評価の結果を知らされていない(ブラインド化)。 |
| 目的 | 臨床評価の所見と、診断的注射によって特定された3つの痛みの発生源(椎間板、椎間関節、仙腸関節)との間の有意な関連性を明らかにすること。 |
評価する理学療法士と、基準となる診断を行う放射線科医が互いの情報を知らされていない「二重盲検」に近いこの厳格なデザインが、次にご紹介する結果の信頼性を極めて高いものにしています。
それでは、具体的な結果を見ていきましょう。
ここからが本論文の核心です。仙腸関節、椎間板、椎間関節、それぞれの痛みに特徴的な臨床所見のクラスター(組み合わせ)が、統計的に有意な関連性をもって示されました。一つずつ、詳細に解説します。
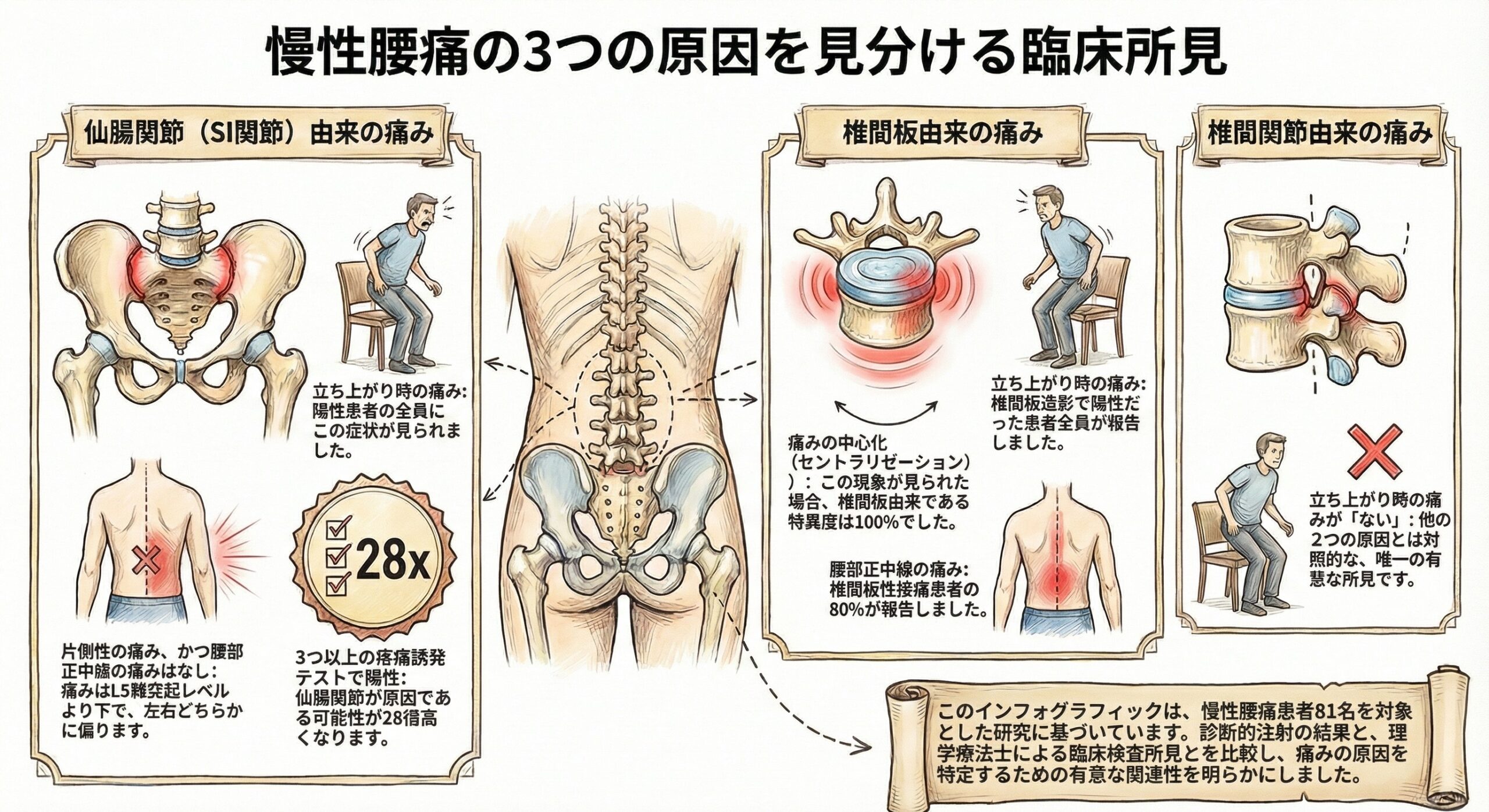
3.1. 仙腸関節性疼痛を強く示唆する所見
仙腸関節由来の痛みと最も強く関連していたのは、以下の4つの所見でした。
- 3つ以上の仙腸関節疼痛誘発テスト陽性
これが最も強力な指標です。
大腿スラストテストや仙骨スラストテストなど複数の誘発テストのうち、3つ以上が陽性であった場合、仙腸関節が痛みの発生源である可能性が極めて高くなります。
そのオッズ比は27.9と驚異的な数値を示しました。 - 座位からの立ち上がり時痛
診断的ブロックで仙腸関節性疼痛と診断された患者は、全員がこの所見を報告しました。
椅子から立ち上がる際の痛みの有無は、非常に重要な問診項目です。 - 一側性の痛み
痛みが正中線を超えず、片側(主に臀部)に限定している場合も、仙腸関節性疼痛との関連が示されました(オッズ比3.4)。 - 正中部の腰痛がない
逆に、L5棘突起レベルかそれより上の「腰の真ん中」に痛みがないことは、仙腸関節性疼痛を示唆する所見となります。これは痛みの部位を特定することの重要性を示しています。
3.2. 椎間板性疼痛を強く示唆する所見
次に、椎間板由来の痛みと強く関連していたのは、以下の2つの特徴的な所見です。
- 中心化現象(Centralization)
マッケンジー法における評価で、繰り返しの伸展運動などにより末梢の痛み(下肢や臀部)が腰の中心部へ移動する「中心化現象」が見られた場合、その特異度は100%でした。
つまり、この研究では中心化現象が見られた患者は全員が椎間板造影陽性であり、椎間板性疼痛を極めて強く示唆する所見と言えます。 - 座位からの立ち上がり時痛
仙腸関節と同様に、椎間板造影が陽性であった患者も全員がこの所見を報告しました。
この所見だけでは鑑別はできませんが、重要な共通項です。
これら2つの重要なサインに加え、椎間板性疼痛が確定した患者の80%が正中部の腰痛を報告していたことも特筆すべき点です。
これは、仙腸関節性の患者が正中部の痛みを訴えることが稀であったことと好対照をなしています。
3.3. 椎間関節性疼痛を強く示唆する所見
椎間関節性疼痛については、陽性の所見ではなく、「ある所見がない」という陰性所見が決定的に重要であることが示されました。
- 「座位からの立ち上がり時痛がない」
これが椎間関節性疼痛と他の2つ(仙腸関節、椎間板)とを鑑別する上で、最も重要なポイントです。
仙腸関節と椎間板では100%見られたこの所見が、椎間関節由来の痛みを持つ患者では認められない傾向が強いのです。
オッズ比は0.08と低く、この陰性所見が持つ診断的価値の高さを示しています。
本研究では、この所見が36%の効果量を持つと報告されています。
これは、「椅子から立ち上がる時に痛みはありますか?」というたった一つの質問が、椎間関節性疼痛の有無による統計的な差の36%を説明できることを意味します。
単純な質問から得られる、驚くほど強力な情報なのです。
これら3つの異なる痛みのパターンを頭に入れておくことで、私たちの臨床推論は格段に洗練されます。次のセクションでは、この知見を一覧できるツールとしてまとめました。
これまで解説してきた内容を、日々の臨床現場で迅速に確認・活用できるよう、実践的な早見表にまとめました。複雑な症状を呈する患者さんを評価する際の、思考のフレームワークとしてご活用ください。

この表は、単一の所見で判断するのではなく、複数の所見を組み合わせて、最も可能性の高い痛みの発生源を絞り込んでいくプロセスがいかに重要かを示しています。
本研究は、混沌としがちな慢性腰痛の診断に対し、体系的な臨床評価がいかに強力な武器となりうるかを示した点で、非常に大きな戦略的価値を持ちます。
この論文から得られる重要な結論は、以下の3点に集約されます。
- 体系的な評価の価値
痛みの部位(正中部か一側性か)、特定の動作(座位からの立ち上がり)、中心化現象、疼痛誘発テストといった複数の要素を体系的に評価し組み合わせることで、私たちは痛みの発生源をこれまで考えられていた以上に高い確度で推測できます。 - 陰性所見の重要性
「座位からの立ち上がり時痛がない」ことが椎間関節性疼痛を示唆するように、特定の所見が存在しないという事実もまた、診断を下す上で極めて重要な情報となり得ます。 - 診断と治療の連携
この臨床分類は、より的確な診断的ブロックや、その後の治療介入の選択を可能にします。
例えば、中心化現象により椎間板性疼痛が強く示唆されるなら、治療計画は方向特異性のあるエクササイズを優先するでしょう。
逆に、仙腸関節性疼痛の所見クラスターが揃っていれば、関節にストレスをかける動作パターンの修正や安定化エクササイズに焦点を当て、その根拠を依頼元の医師と明確に共有できます。
ただし、Youngらも言及しているように、本研究は単回の診断的ブロックを基準としている点には注意が必要です。
特に椎間関節ブロックでは偽陽性率が知られています。
これは研究の価値を損なうものではありませんが、ここで示された関連性を絶対的なものとしてではなく、あくまで我々の幅広い臨床推論を補強する強力な指標として活用すべきことを示唆しています。
画像診断だけに頼らず、私たちの手と目と耳で行う丁寧な臨床評価こそが、慢性腰痛に苦しむ患者さんを救うための第一歩です。
引用文献
Young S et al : Correlation of clinical examination characteristics with three sources of chronic low back pain. The Spine Journal. 2003;3(6):460-465.


コメント